癌症治療
香港常見確診癌症
本港十大確診癌症分別有肺癌、大腸癌、乳腺癌、前列腺癌、肝癌、胃癌、子宮體癌、甲狀腺癌、非霍奇金淋巴瘤及胰臟癌。
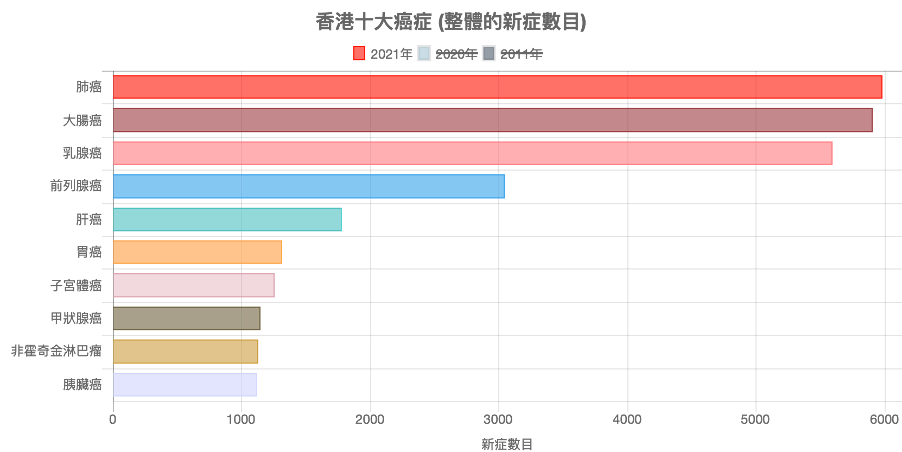
死亡率方面,肺癌及大腸癌佔了30%,而肺癌是死亡率最高的,其次是大腸癌、肝癌及胰臟癌。(資料及圖像來源:香港癌症資料統計中心, 2021)
癌症治療方法有幾多種?
癌症的治療方式主要分為數個類別,包括手術切除、化療、標靶藥治療、放射治療 (電療)、藥物免疫治療、免疫細胞治療。
- 手術切除
癌症手術通常是直接將腫瘤切除,有時會連同腫瘤附近的組織也一併切除以防止有剩餘的癌細胞殘留。在計畫手術治療之前,需要考慮到腫瘤的大小、位置、後遺症及患者的身體狀況等,必須綜合各種指標數據才決定。有些癌症患者因身體狀況不適合進行手術(高齡或有其它疾病),或者腫瘤所處的位置有很高的手術風險,則會暫時不考慮進行手術切除,而利用其它癌症療法縮小腫瘤。
優點:直接切除腫瘤,減輕治療負擔,提高治癒率。
缺點:手術中有機會殘留看不見的癌細胞,往後需要配合其它治療手段消滅癌細胞。而某些癌症手術需要切除部份器官或附近淋巴,令患者喪失一些功能,生活質量受影響。
- 化療
患者經口服或靜脈注射的方式吸收化學藥物,藥物透過身體血管的血液循環分佈至全身,化療藥物將在身體內進行廣譜攻擊,殺滅癌細胞的同時也會使身體的正常細胞受到攻擊,通常會產生一定的副作用包括免疫功能下降、嘔吐、脫髮、貧血等。由於是全身性的治療,可用於治療已擴散的癌症,而對於晚期癌細胞已經轉移至淋巴結及骨處的情況,化療藥物的成效有機會較低,因為這些位置的血管較少,是藥物較難達到的地方。
優點:藥物將擴散至全身,可用於治療已擴散及轉移的癌症。
缺點:副作用較高,影響生活質量。免疫系統受破壞,及後身體抵禦癌細胞、病毒、細菌等的能力降低。有機會產生抗藥性,後續需要更換其它化療藥物。
- 標靶藥物治療
癌症患者確診後可以進行基因檢測,根據基因靶點選擇相應的標靶藥物。由於標靶藥物集中攻擊癌細胞,而不是像化療藥物般大規模殺傷身體細胞,因此效率較高,而副作用亦相對低很多。然而不是所有癌症都有相應的標靶藥物,而且治療中亦有機會出現抗藥性,抗藥性出現後需要更換藥物或採取其它治療手段。
優點:針對癌細胞進行攻擊,副作用較低。
缺點:有機會產生抗藥性,需要更換藥物或治療方式。
- 電療(放射治療)
電療亦稱為放射療法,使用高能輻射包括利用高能電子束、X射線或其它形式的輻射來殺死或控制癌細胞的增長。放射療法可破壞癌細胞DNA或阻止癌細胞的分裂來抑制癌症的進展。常見的放射療法包括有傳統體外部放射(EBRT)、三維適形放射(3D-CRT)、調強適形放射(IMRT)及質子治療。
優點:應用廣泛,是無創傷性的治療方法。可以準確定位腫瘤位置並進行局部治療,最大程度保護周圍的正常組織及器官等。
缺點:儘管可以準確定位,治療中依然對周圍組織及器官產生一定的影響,常見副作用包括疲勞、噁心、嘔吐、脫髮等。
- 藥物免疫治療
透過靜脈注射給予免疫治療藥物,通過激活患者自身的免疫系統來抑制癌細胞的生長和擴散。利用藥物來調節或增強免疫系統,使其能夠更有效地識別和攻擊癌細胞。副作用相對其它療法低,但依然有機會產生抗藥性。常見免疫治療藥物包括PD-1抑制劑、PD-L1抑制劑、CTLA-4抑制劑等。
優點:由於藥物用於激活免疫系統而非大規模殺傷身體細胞,對身體正常細胞的影響較低,副作用也較低。
缺點:並非所有患者都適用,有些患者對藥物的反應可能不敏感。由於是屬於藥物,身體有機會出現抗藥性。
- 免疫細胞治療
屬於先進療法及度身定做的治療,透過抽取患者的血液及免疫細胞並在實驗室進行大量培植、加工、活化,然後使用注射或靜脈點滴的方式回輸入體內。大幅提高免疫系統對癌細胞的攻擊力,並在體內主動尋找癌細胞將其殺滅,屬於全身性的治療。由於是使用自身免疫細胞,副作用非常輕微,亦不會有抗藥性的問題,可長期發揮功效。常見癌症免疫細胞治療包括DC樹突狀細胞疫苗療法及LAK淋巴細胞激活疫苗療法。
優點:幾乎所有癌症均可使用,副作用極低,使免疫系統長期發揮功效,可用於治療及預防復發。
缺點:接受過多次化療的患者的免疫細胞有機會較低,需要等身體恢復才能進行治療。需要前往日本進行治療。
癌症治療在香港的費用
不同的癌症療法的價錢差距可以很大,然而在香港於在公立醫院接受治療的話,大部份費用都會相較低很多。傳統療法如化療及電療的費用會相較其它療法便宜,而標靶藥物則會貴一些,常用標靶藥物費用大概在約2至5萬一個月,有些罕見癌症的標靶藥物費用甚至需要20至30萬一個月。近年較新的免疫治療藥物的費用則在約3至10萬一個月。以上費用在香港公立醫院會較低,但患者有機會需要等候。若患者選擇前往日本接受免疫細胞治療,通常一個療程的費用大概需要約80萬港幣。
如何知道癌症治療的成功率?
早期癌症患者的治療成功率較高,若癌細胞已經擴散到身體其它部位(第3期、4期癌症),則要配合不同的癌症治療手段來提高成功率。而判斷方法要參考很多因素,包括癌症的類型、腫瘤位置、患者年齡等,醫生亦可參考過往治療數據。但值得注意的是,不同地區的數據會有差別,這個與當地的醫療水平及技術有關,所以癌症患者的治療有效率、成功率也跟治療方式有很大關係。
晚期癌症治療的成功案例
日本免疫治療權威加藤洋一醫生在臨床治療上,以免疫細胞治療作為主要治療手段,包括DC 樹突狀細胞疫苗療法及LAK淋巴細胞激活疫苗療法。以下參考一些香港癌症患者的治療案例。
- 40多歲香港男士;肺癌第四期
2024年1月初確診第四期肺癌,癌細胞已經擴散到了淋巴系統、盆骨、脊椎,在香港只有吃標靶藥物。來到日本治療進行了DC疫苗及LAK疫苗治療。在經過兩個月的治療後,現時肺部大部份的癌細胞已經消失,透過最新的PET-CT Scan可以看到原本大的腫瘤亦縮小到只有原本的十分之一,身體的淋巴結、脊椎及盆骨的轉移處癌細胞已經消失,而CEA癌指標由392降落到39。呼吸恢復至非常暢順的狀態、骨痛已經消失。
- 60歲香港女士;三陰性乳癌剛擴散
2023年9月確診三陰性乳癌,是屬於乳癌中類別中侵襲性最高、存活率最低的一種乳癌,而傳統癌症治療手段的選擇非常少,很多治療都無效。患者確診後進行了手術部份切除,但仍有癌細胞殘留並開始擴散,患者於2023年12月發現乳房、心臟附近淋巴結、左肺葉處淋巴結均存在腫瘤,隨後進行了兩次化療,由於化療副作用太大,患者選擇了停止化療並來日接受加藤洋一醫生的治療。經過三個月的治療,患者身體所有腫瘤已經消失。
- 70歲香港女士;胰臟癌第四期
患者於2024年2月1日確診胰臟癌晚期,癌細胞已經擴散到了肝臟、胰腺、腎上腺、淋巴結,患者於2月來日開始接受治療。加藤醫生使用了極低量的化療藥物,主要使用DC療法及LAK療法,經過兩個月的治療後,患者的檢查報告顯示癌細胞開始大規模死亡,腫瘤停止了生長,有一部分腫瘤開始縮小。
- 70多歲香港男士;大腸癌第四期
患者於2014年確診第四期大腸癌並進行手術,及後進行了半年的化療。2018年發現復發並再次接受維持1年的標靶藥治療,1年後出現抗藥性並停止使用由於已沒有其它治療手段可用,2019年至2023年間沒有接受任何治療,於2013年11月開始感到腹痛進行檢查,發現癌細胞已經轉移到腹膜、淋巴結、肺部,最後於2024年2月初進行了造口袋手術(人工肛門)。3月初來日接受免疫細胞治療,經過1個半月的治療,癌細胞已經停止擴散,下一步預計擴散的腫瘤將會縮小。加藤洋一醫生判斷,未來在腫瘤縮小/消滅時,可以拆除造口袋,恢復大腸的使用。
癌症療法|癌症治療方法種類|亞洲免疫治療中心
癌症治療方式主要分為: 手術切除、化療、標靶治療、放射治療、藥物免疫治療、免疫細胞治療。免疫細胞治療為其中一個癌症療法,可用於治療及預防大部分癌症復發,使免疫系統長期發揮功效。
癌症治療:對抗重大疾病的科學與希望
在現代醫學的進步下,癌症治療已成為對抗多種複雜疾病的重要手段。面對這場艱鉅的戰役,患者無不渴望了解更多關於治療方法、副作用管理,甚至是抗癌鬥士故事的啟示。無論是通過手術、藥物治療,還是先進的免疫療法,重症治療都為患者提供了更多的希望和選擇。本文將深入介紹癌症治療的多元方法、優勢,並探討化療是什麼,以及亞洲免疫治療在這一領域的獨特貢獻。
什麼是癌症治療?
癌症治療是針對重大疾病(如某些難以治愈的複雜病症)的綜合治療手段。其目標不僅是消除疾病,還包括延長患者生存期、提高生活質量以及預防疾病復發。特別是對於一些晚期患者,他們可能會關心吃標靶藥還可生存多久這樣的問題。通過多種治療方法的結合,癌症治療為患者提供了個性化的解決方案。
癌症治療的主要方法
癌症治療涵蓋多種科學方法,每種方法都有其獨特的優勢和適用範圍:
1. 手術治療:適用情況;局部重症或早期病變。優勢;直接切除病變組織,效果立竿見影。對於如大腸癌二期的患者,術後恢復與飲食管理尤為重要,許多人會關心大腸癌術後多久可以正常飲食。
2. 放射治療:適用情況;局部病變或術後輔助治療。優勢;精準殺傷病變細胞,保護正常組織。
3. 化學治療 (化療):適用情況;廣泛轉移或術後輔助治療。優勢;全身性治療,適用於多種重症。許多患者在接受化療時,會非常關心飲食問題,例如化療不能吃什麼東西、甚至連部分化療不能吃的水果也需要避免,這些都是確保治療順利進行的重要環節。
4. 靶向治療:適用情況;具有特定基因突變的疾病。優勢;精準攻擊病變細胞,副作用較小。這也解釋了為何有患者會探討吃標靶藥還可生存多久的問題,因為其精準性提供了新的希望。
5. 免疫治療:適用情況;多種重症,尤其是晚期或復發性疾病。優勢;激活患者自身免疫系統,提供長期保護。
亞洲免疫治療的特色重症療法
亞洲免疫治療在重症治療領域處於領先地位,其獨特優勢包括:
個性化治療方案:根據患者的基因、病情和身體狀況制定專屬治療方案,確保最佳療效。
先進技術:採用CAR-T細胞療法、NK細胞療法等前沿技術,為患者提供更多治療選擇。
國際醫療合作:與國際知名醫療機構合作,確保治療的前沿性和權威性。
常見問題解答 (FAQ)
1. 癌症治療有哪些方法?
癌症治療包括手術治療、放射治療、化學治療 (化療)、靶向治療和免疫治療等多種方法。
2. 化療是什麼?在化療期間飲食上要注意什麼?
化療是一種全身性治療方法,透過藥物殺死快速分裂的癌細胞。在化療期間,飲食需要特別注意,例如化療不能吃什麼東西,甚至連部分化療不能吃的水果也需要避免,以減少副作用和感染風險。具體建議應諮詢您的主治醫師或營養師。
3. 吃標靶藥還可生存多久?
標靶藥物的生存期因癌症種類、分期、患者對藥物的反應以及整體身體狀況而異。這是一個非常個人化的問題,建議與您的腫瘤專科醫師詳細討論,以獲得最準確的預估和治療規劃。
4. 大腸癌二期化療費用大約是多少?大腸癌術後多久可以正常飲食?
大腸癌二期的化療費用會因地區、醫院、具體用藥和治療方案而有很大差異,建議直接向醫院或保險公司諮詢。至於大腸癌術後多久可以正常飲食,通常在術後幾天內會逐漸從流質飲食過渡到軟質食物,最終根據恢復情況在數週內恢復正常飲食,但具體時間仍需遵從醫囑。
5. 免疫治療適合哪些重症?
免疫治療適用於多種重症,尤其是晚期或復發性疾病,它透過活化患者自身免疫系統來對抗癌細胞。
6. 我可以從哪裡找到抗癌鬥士故事來獲取力量?
您可以通過線上社群、癌症支持團體、醫療機構的網站或出版物找到許多感人的抗癌鬥士故事。這些真實的經歷往往能為患者和家屬帶來巨大的心理支持和希望。
癌症治療為患者提供了對抗重大疾病的科學方法和希望。無論是通過傳統的手術、化療,靶向藥物,還是先進的免疫療法,我們都致力於為每位患者提供最優質的醫療服務,並期盼更多抗癌鬥士故事的誕生。如果您需要更多關於癌症治療、飲食注意事項(如化療不能吃什麼東西)或任何專業建議,請立即聯繫我們,讓我們一起為健康而努力。

